Production des rayonnements
Généralement des rayons gamma issus d’un petit accélérateur
Le plus souvent, le rayonnement utilisé en radiothérapie externe est un rayonnement de photons de haute énergie (gamma de 6 à 25 MeV). Aujourd’hui, il est principalement produit à l’aide d’un accélérateur linéaire d’électrons qui fonctionne de la manière suivante :
• Une onde hyperfréquence est produite par un klystron. Elle est utilisée pour arracher des électrons d’un filament qui sont accélérés puis regroupés en paquets dans une cavité de regroupement.
• Ces paquets d’électrons sont à nouveau accélérés par une succession de champs électrostatiques dans la cavité accélératrice.
• Lorsqu’ils ont atteint l’énergie souhaitée, ils sont envoyés vers la tête de déviation et de tri qui permet de sélectionner un faisceau quasi monochromatique et de le diriger vers le patient.
• Dans certains cas, le traitement utilise directement les électrons ainsi produits. Le faisceau passe alors à travers un filtre diffuseur afin d’obtenir un faisceau large et homogène.
• Cependant, le plus souvent, les traitements utilisent des photons. Dans ce cas, les électrons sont dirigés sur une cible (de Cuivre ou de Tungstène) à travers laquelle ils interagissent et produisent un faisceau polychromatique de photons par rayonnement de freinage. Les photons sont collimatés puis dirigés vers un cône égalisateur afin d’obtenir un faisceau homogène. Un collimateur secondaire permettra de leur donner la forme souhaitée pour l’irradiation.
Calibration de la machine :
A la réception d’une machine dans un service de radiothérapie, il est nécessaire de la calibrer afin de pouvoir garantir la dose qu’elle délivre. On appelle cette étape la « recette de la machine ». Il s’agit, pour le physicien médical, de mesurer la dose délivrée par le faisceau dans un milieu homogène (l’eau est le milieu de référence en radiothérapie) dans de nombreuses configurations de champs (tailles, énergie, profondeur…) et d’introduire ces données dans le système de planification de traitement (TPS) afin de le paramétrer pour le calcul des plans de traitement. Cette étape est longue et nécessite beaucoup de précision et de vérifications. La machine ne sera utilisée pour un traitement que lorsque tous les points de contrôles auront été validés.
Système d’imagerie embarqué :
Aujourd’hui, la plupart des accélérateurs sont équipés d’un dispositif d’imagerie dit « embarqué » qui utilise soit le faisceau de traitement, soit un faisceau de plus faible énergie (kV, pour kiloVolt), afin de pouvoir contrôler le bon positionnement du patient avant l’irradiation. Les images de positionnement réalisées sur la table de traitement avant chaque séance sont systématiquement comparées aux images de référence (issues du scanner dosimétrique et appelées DRR pour Digital Reconstruction Radiography). Les manipulateurs radio appliqueront les décalages nécessaires afin de faire parfaitement correspondre les deux images avant de délivrer les rayons.
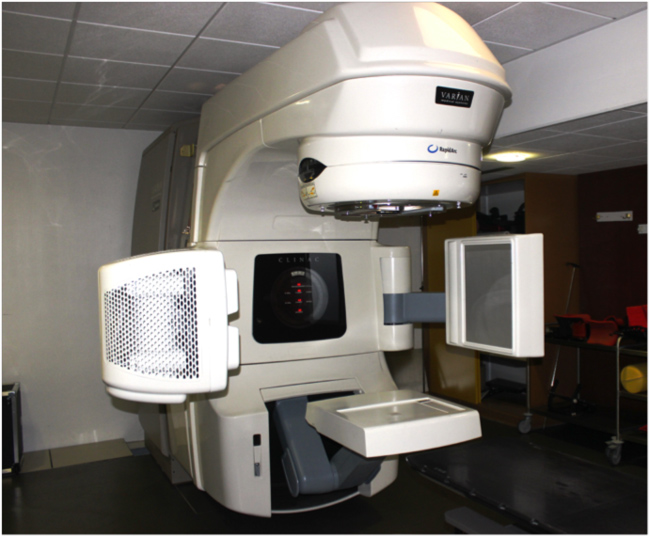
OBI (On Board Imager)
Systèmes d’imagerie embarqués sur un accélérateur linéaire d’électrons. En regard de la tête de traitement, on observe l’imageur portal (détecteur qui utilise le faisceau de traitement pour faire une image en 2D du patient). De part et d’autre de la tête de traitement, on observe le système OBI composé d’une source de rayonnement kV et d’un détecteur. Ce système permet de réaliser des images 2D et 3D du patient lors de son traitement
© IN2P3
Les autres articles sur le sujet « Radiothérapie Classique »
Histoire de la Radiothérapie
Des rayonx X à la radiothérapie moderne Les découvertes des rayons X par W.K. Rœntgen en 1895 et [...]
Préparation du traitement
Une préparation soignée aux multiples étapes Après l’établissement du diagnostic et de la prescri[...]
Planification du traitement
Une nécessité pour les traitements de radiothérapie modernes Le système de planification de trait[...]
Radiothérapie Conformationnelle RC3D
La Radiothérapie Conformationnelle 3D (RC3D) La Radiothérapie Conformationnelle 3D (RC3D) est née[...]
Radiothérapie Conformationnelle RCMI
Radiothérapie Conformationnelle avec Modulation d’Intensité (RCMI) La Radiothérapie Conformationn[...]